Capítulo 1
La gran diversidad de ITS
¿Cuántas ITS existen?
Bien, después de que te dimos a conocer la información, características, y todo lo que conlleva a tener una ITS, ahora te diremos los nombres de cuáles son esas ITS.
La Chlamydia
La Chlamydia es una infección bacteriana del aparato genital.
Agente causal:
Chlamydia Trachomatis.
¿Cómo se contagia?
Se adquiere a través del contacto con la piel el contacto vaginal, anal y oral. Si hay síntomas, estos aparecen generalmente entre 1 y 3 semanas después del contagio.22
La Chlamydia puede ser difícil de detectar porque las infecciones en las primeras fases suelen causar pocos signos y síntomas o no presentar ninguno.
Cuando aparecen, en general, comienzan de una a tres semanas después de haber estado expuesto a la Chlamydia.
En las mujeres, la mayoría de las infecciones por Chlamydia no causan síntomas. Tú puede contraer la Chlamydia en el cuello uterino (la abertura del útero o matriz), el recto o la garganta. Puede que no note ningún síntoma, pero si los tiene, puede notar:
- Flujo vaginal anormal.
- Ardor al orinar.
- Dolor o sangrado durante las relaciones sexuales. Si la infección se propaga, puede causarle fiebre, náuseas, dolor abdominal o dolor durante las relaciones sexuales.
Si se trata adecuadamente es poco probable que la infección por Chlamydia cause complicaciones a largo plazo. Sin tratamiento las mujeres pueden desarrollar enfermedad inflamatoria pélvica. Esta enfermedad puede producir dolor abdominal y pélvico. Además, puede producir infertilidad y embarazos ectópicos (embarazo que se produce fuera del útero). Los hombres pueden desarrollar una infección muy dolorosa en los testículos. Menos frecuentemente, puede causar otros síntomas como artritis (Síndrome de Reiter) e inflamación ocular.23
Se puede contraer cuando se mantienen relaciones sexuales sin preservativo con una persona que tiene la infección, a través de sexo anal, vaginal o por el sexo oral. La infección es más frecuente en personas jóvenes y en personas con múltiples parejas sexuales que no toman las medidas adecuadas de prevención. Aunque haya tenido una infección por clamidia en el pasado y se haya tratado correctamente; puede volver a contraerla, ya que no genera protección para toda la vida.
Asegúrate de que tú y tu pareja no estén contaminados, usen condón (para hombre o mujer) al tener sexo vaginal, oral y anal.
Es importante recibir el tratamiento específico tan pronto como sea posible, ya que si no se trata puede causar complicaciones y graves problemas de salud a largo plazo,con antibióticos se puede tratar, si es diagnosticada en las fases iniciales.
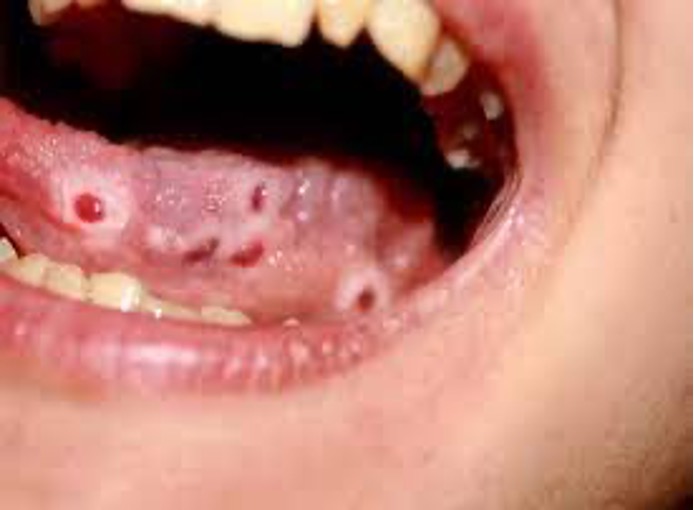
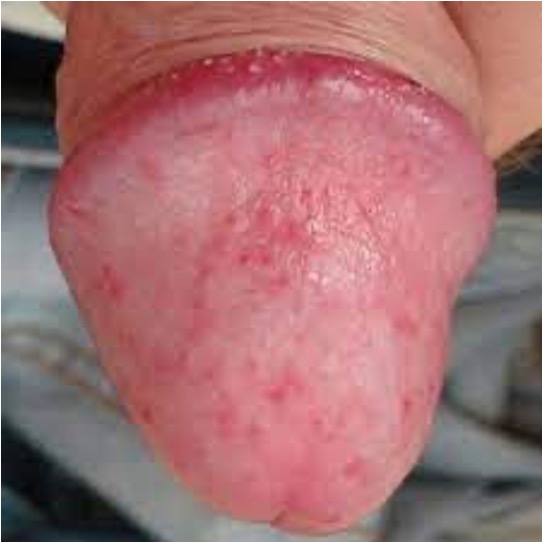
Gonorrea
La gonorrea es una infección bacteriana del aparato genital.
Agente causal:
Neisseria Gonorreae.
¿Cómo se contagia?
Puede afectar la boca, la garganta, los ojos y el ano.
Los primeros síntomas se presentan entre 2 días y 2 semanas de exposición.
Por lo general, los primeros síntomas de la gonorrea aparecen en un plazo de 10 días después de su contagio. Sin embargo, algunas personas pueden haber estado infectadas durante meses antes de presentar signos o síntomas. Los hombres sufren dolor intenso al orinar. Las mujeres pueden tener secreciones, e inflamación de labios vaginales.
La infección suele ser asintomática en las mujeres y sintomática en los hombres. En el hombre de la infección uretral comúnmente causa secreción, o dolor y ardor al momento de orinar. En las mujeres la infección en el endocérvix es frecuentemente asintomática hay aumento o alteración del flujo vaginal y es el síntoma más común el dolor abdominal bajo.24
Evita las relaciones sexuales hasta que la persona este sana, el condón reduce el riesgo.
Tomando antibióticos.
Tricomoniasis
La tricomoniasis es una infección de transmisión sexual frecuente causada por un parásito unicelular microscópico denominado «Trichomonas vaginalis».
Agente causal:
Trichomonas vaginalis
¿Cómo se contagia?
Una persona infectada puede transmitirle el parásito a otra persona que no tenga la infección durante las relaciones sexuales. En las mujeres, el área del cuerpo infectada con más frecuencia es la parte baja del aparato genital (la vulva, la vagina o la uretra) y en los hombres es la parte interna del pene (uretra). Durante las relaciones sexuales, el parásito por lo general se transmite del pene a la vagina o de la vagina al pene, pero también se puede transmitir de una vagina a otra.25
En los hombres, el microorganismo generalmente infecta las vías urinarias, pero no suele causar síntomas. En las mujeres, la tricomoniasis generalmente infecta la vagina. Cuando la tricomoniasis causa síntomas, estos pueden aparecer en el plazo de 5 a 28 días de exposición y comprenden de irritación leve a inflamación intensa. La tricomoniasis está asociada a adenitis inguinal, endometritis, uretritis, vaginitis, cervicitis, enfermedad inflamatoria pélvica.
La única manera segura de prevenir las infecciones de transmisión sexual es evitar por completo las relaciones sexuales. Usar condones de látex correctamente todas las veces que tenga relaciones sexuales le ayudará a reducir el riesgo de contraer o transmitir la tricomoniasis. Otra manera de abordarlo es hablar acerca de esta clase de infecciones antes de tener relaciones sexuales con una nueva pareja, para tomar decisiones fundamentadas acerca del nivel de riesgo con que la persona se siente cómoda en su vida sexual.
Tomando antibiótico.
Síndrome de inmunodefiencia humana (VIH) y SIDA
El VIH es una infección causada por el virus de la Inmunodeficiencia Humana. El VIH disminuye el sistema inmunológico y de esta forma no puede combatir virus, bacterias y hongos que provocan enfermedades, y también puede provocar SIDA, una enfermedad crónica que pone en riesgo la vida. El virus de la inmunodeficiencia humana (VIH) infecta varias estirpes celulares incluidas células protagonistas en la regulación y función del sistema inmune como los linfocitos T auxiliadores CD4 positivos, los macrófagos y las células. Existen parámetros de laboratorio como el número de linfocitos T CD4 positivos (células CD4) y los niveles plasmáticos de ARN del VIH, que ayudan a determinar el estado de la infección y son marcadores pronósticos.26
Según el Ministerio de Salud Pública las definiciones que se aplican a los términos de VIH y SIDA son:5 V: Virus (de): retrovirus que ataca y destruye los glóbulos blancos I: Inmunodeficiencia: pérdida de la capacidad de respuesta del sistema inmunológico ante la presencia de VIH H: Humano: solamente invade al humano S: Síndrome: conjunto de signos y síntomas I: Inmune: relativo del sistema inmunológico D: Deficiencia: disminución de la respuesta inmunológica A: Adquirida: transmitida de una persona a otra.
El VIH requiere estar dentro de células vivas para su supervivencia y reproducción. Fuera de las células es un virus débil que muere fácilmente por el calor y con sustancias como el hipoclorito de sodio (límpido), las acetonas, los detergentes y el alcohol.
Agente causal:
Virus de la Inmunodeficiencia Humana.
¿Cómo se contagia?
El VIH puede transmitirse por las relaciones sexuales vaginales, anales u orales con una persona infectada (acto sexual sin protección); a través de la sangre y los hemoderivados en individuos que comparten agujas y jeringas contaminadas para inyectarse drogas y en quienes reciben transfusiones de sangre o derivados igualmente contaminados. Asimismo, puede transmitirse de la madre al hijo durante el embarazo, el parto y la lactancia.27
Fase 1:
Infección Aguda: es el período comprendido desde que el VIH ingresa en el organismo hasta la formación de anticuerpos específicos contra el virus, por lo general dicha etapa tiene una duración de entre 6 a 12 semanas, y en la mayor parte de los casos pasa inadvertida con manifestaciones clínicas que se asemejan a un resfriado, caracterizada por fiebre, malestar general y pérdida del apetito, fatiga y aumento de los ganglios, síntomas que se presentan generalmente dos meses después del contagio. Este cuadro desaparece espontáneamente, como cualquier infección viral, pero la persona continúa infectada.
Fase 2:
Infección Asintomática: etapa posterior a la seroconversión, pasa de VIH negativo a VIH positivo. A este grupo pertenecen todas las personas que tienen una prueba de VIH positiva y no presentan síntomas, llamado también ¨portador sano¨. La gran mayoría de los infectados se clasifican en este grupo y son los que presentan el mayor riesgo epidemiológico, ya que son infectantes. Esta fase puede extenderse hasta 10 años o más, dependiendo de la calidad de vida de la persona. La persona infectada puede permanecer muchos años sin síntomas. En esta fase se dice que el individuo es ¨seropositivo ¨o ¨portador ¨, durante este tiempo el virus no permanece inactivo, sino que continúa multiplicándose activamente dentro de las células e infectando otras nuevas. Poco a poco las defensas del organismo se van debilitando.
Fase 3:
Linfadenopatía crónica generalizada; este período se caracteriza por presentar inflamaciones de los ganglios linfáticos mayores de un centímetro y de más de tres meses de evolución, incluso en otros sitios además de en la ingle. Dicha inflamación, es un signo inequívoco de que se encuentran activamente trabajando para contrarrestar la infección viral por VIH; es posible que en este lapso se presenten las primeras sudoraciones nocturnas, perdidas de peso o dificultad para ganar peso, fatiga, etc.
Fase 4:
Síndrome de Inmunodeficiencia Adquirida (SIDA) Última etapa de la infección por VIH, relacionada con la presencia de trastornos sistémicos, como el Síndrome de Desgaste y una serie de infecciones oportunistas, es decir, las producidas por agentes extraños al organismo que ante un sistema Inmunocompetente no produce ninguna enfermedad; pero que ante un Sistema Inmunocomprometido aprovechan la oportunidad para producir la enfermedad, estas pueden ser tan graves que ocasionan la muerte del paciente en la etapa del SIDA. A la persona que se le diagnostica en esta fase ya tiene la enfermedad establecida.28
Algunos métodos como los condones ayudan a reducir el riesgo,se puede reducir el riesgo de infección por el VIH limitando la exposición a los factores de riesgo.Los principales métodos para prevenir el contagio, que se suelen usar conjuntamente son los siguientes:
- Preservativos masculinos y femeninos.
- Pruebas de detección y asesoramiento sobre el VIH y las ITS.
- Circuncisión quirúrgica masculina voluntaria.
- Fármacos antirretrovíricos preventivos (como profilaxis oral anterior a la exposición y medicamentos de acción prolongada.
- Reducción de daños en los consumidores de drogas inyectables o que consumen drogas por otras vías; y eliminación de la transmisión del VIH de la madre al niño.29
Los estudios deben incluirse en la evaluación inicial de un paciente con infección por el VIH/SIDA para saber en qué fase está la enfermedad, son:
- Anticuerpos para el VIH (prueba de ELISA).
- Cuenta de linfocitos TCD4 más carga viral.
- Biometría hemática completa, química sanguínea, pruebas de función hepática, creatinina, examen general de orina, glucosa, perfil de lípidos, VDRL
En las mujeres es importante realizar citología (Papanicolau) cada seis meses a fin de detectar oportunamente la presencia de lesiones malignas. En hombres que tienen sexo con hombres debe realizarse tacto rectal.30
Herpes genital y oral
El virus herpes simple (HSV) es el prototipo de la subfamilia alfa virus, miembro de la familia Herpesviridae. Consta de doble cadena de ADN, y comprende dos virus relacionados, HSV-1 y HSV-2.
Agente causal:
Herpes TIPO 1 y2 (HSV-1 y 2). El herpes genital es sumamente contagioso es producido por un tipo de virus del herpes simple (herpes simplex virus, HSV) que ingresa en el cuerpo a través de pequeñas lesiones en la piel. La infección por el virus del herpes simple, denominada habitualmente herpes, es frecuente en todo el mundo. El VHS de tipo 1 (VHS-1) se transmite generalmente por contacto de boca a boca y provoca una infección en la zona bucolabial (herpes labial), si bien también puede provocar herpes genital. El VHS-2 se transmite principalmente por vía sexual y causa herpes genital. Tanto el herpes labial como el genital son por lo general asintomáticos o pasan desapercibidos, pero pueden provocar vesículas o úlceras dolorosas en el lugar de la infección, que pueden ser desde leves hasta graves.
¿Cómo se contagia?
Vía contacto oral genital, o anal con una persona infectada con llagas activamente de herpes; es decir cuando la llaga está abierta, Puedes contraerlo por contacto de piel a piel o mediante fluidos vaginales que lo trasladan de la llaga a otra locación. El VHS-1 se transmite principalmente por contacto de boca a boca y causa herpes labial (con síntomas como las llamadas «calenturas» o «pupas labiales»), aunque también puede provocar herpes genital. El VHS-2 es una infección de transmisión sexual que causa herpes genital. Se transmite principalmente durante las relaciones sexuales, por contacto con las superficies genitales o anales, la piel, las vesículas o los líquidos de la persona infectada.
La infección por herpes labial suele ser asintomática, si bien entre sus síntomas cabe citar vesículas o úlceras dolorosas en la zona bucolabial (pupas labiales). Antes de la aparición de las úlceras, las personas infectadas suelen notar una sensación de hormigueo, picor o quemazón en esa zona. Estos síntomas pueden reaparecer periódicamente, pero la frecuencia de la recidiva varía de una persona a otra. El herpes genital puede ser asintomático o causar síntomas leves que pasan desapercibidos. Cuando hay síntomas, el herpes genital se caracteriza por una o más vesículas o úlceras genitales o anales. Otros síntomas del primer episodio de infección suelen ser fiebre, dolores generalizados y adenopatías. Tras un episodio inicial, que puede llegar a ser grave, los síntomas pueden reaparecer. El herpes genital por VHS-1 por lo general no suele reaparecer. En cambio, con el VHS-2 es frecuente la reaparición de los síntomas. Con todo, las recidivas son generalmente menos graves que el primer episodio y tienden a disminuir con el tiempo.
Las Personas con síntomas de herpes labial deben evitar el contacto bucal con otras personas (en particular el sexo oral) y compartir objetos que hayan estado en contacto con la saliva. Las personas con síntomas de herpes genital deben abstenerse de mantener relaciones sexuales mientras sean sintomáticos. Los dos tipos de virus (VHS-1 y VHS-2) son especialmente contagiosos cuando hay vesículas, aunque también pueden transmitirse en ausencia de síntomas y signos. En las personas sexualmente activas, el uso correcto y sistemático de preservativos es la mejor forma de prevenir el herpes genital y otras infecciones de transmisión sexual. Ahora bien, la infección por VHS puede producirse igualmente por contacto con zonas genitales o anales que no están protegidas por el preservativo.31
Las pomadas pueden reducir la molestia del herpes, reducen la comezón y aceleran el proceso de cicatrización. Son recomendables los baños de agua caliente, mantener el área de tus genitales seca, (la humedad hace que las llagas duren más tiempo) las cremas anestésicas pueden disminuir la molestia, además algunos medicamentos antivirales y para el dolor pueden reducir los brotes, comer bien y dormir ayuda al tratamiento sintomatico.
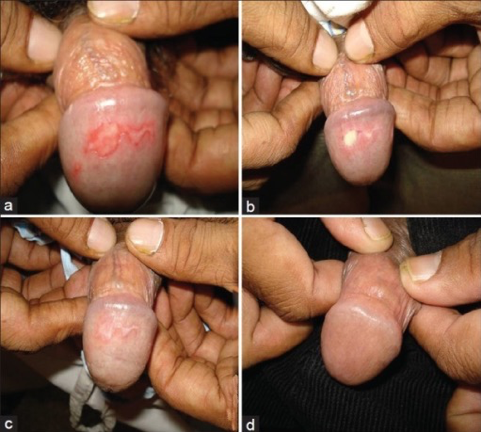
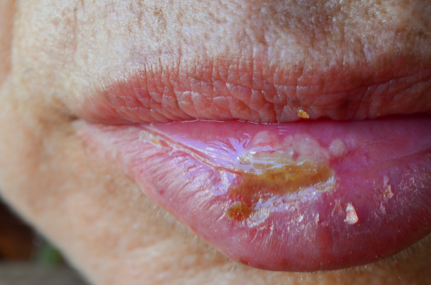
El herpes labial es una infección producida con mayor frecuencia por el virus del herpes simple tipo 1 (VHS-1), aunque puede ser producida también por el VHS-2. La infección se localiza muy frecuentemente en los labios, aunque ocasionalmente puede aparecer en la zona de la nariz, mejillas o dedos. Más raramente aparece en el interior de la boca, pero solamente sobre las encías o el paladar duro, nunca sobre los tejidos blandos del interior de la boca.
La infección suele aparecer dentro de los 20 días posteriores al contagio y sus principales síntomas son:
Vesículas pequeñas llenas de líquido, sobre una zona sobre-elevada, roja y dolorosa de la piel.
El contagio suele ser por vía directa, de otra persona con una lesión activa. El contacto directo de piel con piel suele ser la forma de contagio más frecuente. El virus del herpes simple puede transmitirse incluso sin la presencia de las vesículas, si bien el máximo riesgo de infección se encuentra entre el momento de aparición de las vesículas y la fase de costra y curación completa
Las relaciones sexuales orales/genitales pueden transmitir la infección de un lugar a otro, de manera que hay que abstenerse de este tipo de relación sexual mientras haya presencia de herpes labial activo.
El empleo del preservativo ayuda a reducir el riego de contagio, pero no lo elimina totalmente, ya que se puede transmitir el virus aun en ausencia de lesiones activas visibles.
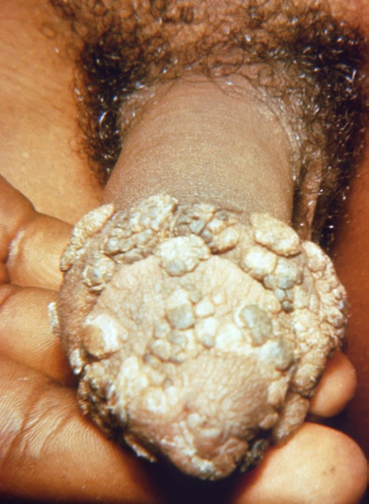
Virus del papiloma humano (VPH) y verrugas genitales
La infección por VPH es uno de los tipos más frecuentes de infecciones de transmisión sexual en mujeres y hombres. Algunas formas aumentan el riesgo de que las mujeres padezcan cáncer cervicouterino. Otras formas causan verrugas genitales. Por lo general, el VPH no presenta signos ni síntomas.
- Inflamaciones pequeñas, de color carne o gris en la zona genital.
- Varias verrugas juntas que toman la forma de una coliflor.
- Picazón o incomodidad en la zona genital
- Sangrado durante el coito.
Sin embargo, las verrugas genitales no provocan síntomas.
Las verrugas genitales pueden tener hasta 1 milímetro de diámetro o pueden multiplicarse y formar grandes racimos.
En las mujeres, las verrugas genitales pueden crecer en las paredes de la vagina, en la zona situada entre los genitales externos y el ano, y en el cuello uterino (matriz). En los hombres, pueden aparecer en la punta o en el cuerpo del pene, en el escroto o en el ano. Las verrugas genitales también pueden presentarse en la boca o en la garganta de una persona que mantuvo sexo oral con una persona infectada.
Existen más de 100 diferentes tipos de VPH, estos difieren en cuanto a los dos tipos de epitelio que infectan, algunos infectan sitios cutáneos, mientras otros infectan superficies mucosas.
Tipos de bajo riesgo: 6,11,40,42. (Condilomas, acuminados, verrugas) no provocan cáncer.
Oncogénicos (16,18,31) cáncer cervicouterino.
Tipos comunes: 16,18,31,33,35,39,45,51,56,58,59,68,82.
Las verrugas pueden aparecer después de semanas o meses del contacto sexual.
- El VPH 16 es el tipo de bajo de riesgo más común, ya que se encuentra en casi la mitad de todos los cánceres de cuello uterino. Es también uno de los tipos más comunes que se encuentran en las mujeres sin cáncer.
- El VPH 18 es otro virus de alto riesgo común, el cual no solo se puede encontrar en lesiones escamosas sino también en lesiones glandulares del cuello uterino. El VPH 18 representa entre un 10% y un 12% de los cánceres de cuello uterino. Estos pueden causar cambios benignos o de bajo grado en las células cervicouterinas y verrugas genitales, pero rara vez, en caso de hacerlo, aparecen en asociación con cánceres invasivos.
-
El VPH 6 y el VPH 11 son los virus de bajo riesgo que se encuentran con mayor frecuencia en las verrugas genitales.32
Más de 40 tipos infectan las superficies mucosas, incluido el epitelio anogenital, (por ejemplo, el cuello uterino, la vagina, la vulva, el recto, la uretra, el pene y el ano). Para la mayoría de estos tipos de VPH, existen suficientes datos para clasificarlos como tipos de alto riesgo, como el cáncer.
El VPH generalmente se transmite mediante el contacto directo de la piel con piel y con más frecuencia durante el contacto genital con penetración (relaciones sexuales vaginales o anales).
Las infecciones por el VPH también son comunes en los hombres que tienen relaciones sexuales con otros hombres
La infección genital por los tipos de VPH de bajo riesgo se asocia con las verrugas genitales en las mujeres. La infección persistente por los tipos de VPH de alto riesgo se asocia con casi todos los canceres de cuello uterino y otros tipos de cáncer como el anal y laríngeo.
Vacunas contra el VPH
Gardasil una vacuna protege contra cuatro tipos de VPH, que son responsables del 70% de los canceres de cuello uterino y del 90% de las verrugas genitales.
Hay vacunas disponibles que ayudan a prevenir la infección por ciertos tipos de VPH y algunas de las formas de cáncer que están relacionadas con estos tipos del virus. Hasta el 2020, Gardasil 9 es la única vacuna contra nueve tipos virales disponible en los Estados Unidos. Existen otras vacunas que son usadas en otras partes del mundo. Todas estas vacunas ayudan a prevenir la infección por el VPH-16 y el VPH-18. Estos dos tipos son causantes de la mayoría de los casos de pre cáncer y cáncer de cuello uterino, así como muchos casos de cáncer de ano, pene, vulva, vagina y garganta. La vacuna Gardasil también ayuda a prevenir los dos tipos de VPH (VPH-6 y VPH-11) que causan la mayoría de las verrugas genitales.
Gardasil 9 ayuda a prevenir la infección de los mismos 4 tipos del VPH que Gardasil más otros 5 tipos de los virus considerados de alto riesgo: 31, 33, 45, 52 y 58. En conjunto, estos tipos causan alrededor del 90% de los cánceres de cuello uterino.33
La vacuna debe ser administrada a niñas y niños entre 9 y 12 años, la vacuna también se recomienda para las mujeres entre 13 y 26 años que aún no han recibido o completado la serie de vacunas. La vacuna se administra antes de que las niñas sean infectadas por el VPH, es decir, antes de que se inicien sexualmente.34
La solución ha sido la utilización de métodos terapéuticos que destruyen las células infectadas (físicos, químicos o quirúrgicos).
De no recibir tratamiento, las verrugas genitales pueden desaparecer por si solas, no sufrir cambios o aumentar en tamaño y cantidad.
Crioterapia
Es la aplicación de nitrógeno líquido en la verruga, a través de un fino spray desde un cryojet, o congelando directamente la lesión con criosondas.
Ácido salicílico. La efectividad de este queratolítico e irritante local, es similar a la crioterapia, lo cual fue demostrado en un meta-análisis, con la ventaja de que puede ser aplicado por el propio paciente, y a un menor costo económico.
En las terapias quirúrgicas (láser de CO2, electrocirugía y extirpación quirúrgica), no existen estudios que avalen este supuesto mayor porcentaje de éxito, en realidad estas tres terapias son equivalentes en resultados.
Electro-cirugía, procedimiento que ha sido utilizado para diagnóstico y tratamiento de lesiones del cérvix uterino. Las ventajas que presenta con respecto a otros tratamientos son: procedimiento semi-ambulatorio, costo bajo, baja incidencia de complicaciones, aporta una cantidad de material adecuado para estudio histológico. No existe duda de la eficacia para erradicar lesiones intraepiteliales desde un punto de vista colposcópico e histopatológico.35
Hepatitis
La hepatitis A, la hepatitis B y la hepatitis C son infecciones virales contagiosas que afectan el hígado. De las tres, las hepatitis B y C son las más graves y son trasmitidas principalmente por vía sexual, pero todas pueden hacer que el hígado se inflame. Se presentarán solamente las características de la hepatitis B y C
Hepatitis B
La hepatitis B es una infección hepática potencialmente mortal causada por el virus de la hepatitis B (VHB). El virus se transmite por contacto con la sangre u otros líquidos corporales de una persona infectada. La hepatitis B puede transmitirse igualmente por vía sexual. Es una de las principales causas de cirrosis y cáncer de hígado.
Se puede prevenir vacunándose.36
Tiene dos fases, una aguda y una crónica. La mayor parte de los afectados no experimentan síntomas durante la fase aguda, aunque algunas personas pueden presentar coloración amarillenta de la piel y los ojos (ictericia), orina oscura, fatiga extrema, náusea, vómitos y dolor abdominal.
La infección crónica por el virus de la hepatitis B puede tratarse con fármacos, en particular agentes antivirales orales.
La VHB es causada por un virus que ataca al hígado
La hepatitis B es una infección hepática potencialmente mortal causada por el virus de la hepatitis B (VHB). El virus se transmite por contacto con la sangre u otros líquidos corporales de una persona infectada. La hepatitis B puede transmitirse igualmente por vía sexual. Es una de las principales causas de cirrosis y cáncer de hígado.
Se puede prevenir vacunándose.36
Tiene dos fases, una aguda y una crónica. La mayor parte de los afectados no experimentan síntomas durante la fase aguda, aunque algunas personas pueden presentar coloración amarillenta de la piel y los ojos (ictericia), orina oscura, fatiga extrema, náusea, vómitos y dolor abdominal.
La infección crónica por el virus de la hepatitis B puede tratarse con fármacos, en particular agentes antivirales orales.
Prevención
La vacuna contra la hepatitis B es el principal pilar de la prevención de esta enfermedad.
Hepatitis C
Virus de la hepatitis C (VHC).
Es una enfermedad del hígado ocasionada por el virus de la Hepatitis C, que causa infección aguda y crónica. Por lo general, la infección aguda es asintomática y muy raramente se asocia a una enfermedad potencialmente mortal.
Se transmite por contacto con sangre infectada.
Generalmente se transmite por:
Transfusión de sangre y otros productos sanguíneos infectados por el VHC
- Por inyecciones contaminadas durante procedimientos médicos y por compartir las agujas y jeringas entre consumidores de drogas inyectables.
- Es posible la transmisión sexual y pasar de la madre infectada a su hijo, aunque estas formas de transmisión son menos frecuentes.
El período de incubación de la hepatitis C puede variar de dos semanas a seis meses. Tras la infección inicial, los casos no presentan síntomas. Aquellos con sintomatología aguda pueden presentar fiebre, cansancio, inapetencia, náuseas, vómitos, dolor abdominal, orinas oscuras, heces claras, dolores articulares e ictericia (coloración amarillenta de la piel y los ojos).36
Varios medicamentos antivirales, como el entecavir (Baraclude), el tenofovir (Viread), la lamivudina (Epivir), el adefovir (Hepsera) y la telbivudina (Tyzeka), pueden ayudar a combatir el virus y a reducir su capacidad para dañar el hígado. Estos medicamentos se toman por vía oral.
Sífilis
La Sífilis es una infección bacteriana. La enfermedad afecta los genitales, la piel y las membranas mucosas, pero también puede actuar en muchas otras partes del cuerpo, incluso en el cerebro y el corazón
Agente causal:
Treponema pallidum
El tiempo que transcurre entre la infección por sífilis y la aparición del primer síntoma varia de 10 a 90 días.
¿Cómo se contagia?
La enfermedad puede ser adquirida por contacto sexual, de forma congénita a través de la placenta, por transfusión de sangre humana contaminada. La forma más frecuente es por transmisión sexual.
Pueden ocurrir en cuatro etapas: primaria, secundaria, latente y terciaria. También existe una afección denominada «sífilis congénita», que ocurre cuando una mujer embarazada con sífilis le transmite la enfermedad al bebé no nacido aún. La sífilis congénita puede ser incapacitante, e incluso puede poner en riesgo la vida, por lo tanto, es importante que las mujeres embarazadas con sífilis reciban tratamiento3
Tomar Penicilina G benzatínica 2,4 UI i/m en 1 sola dosis.
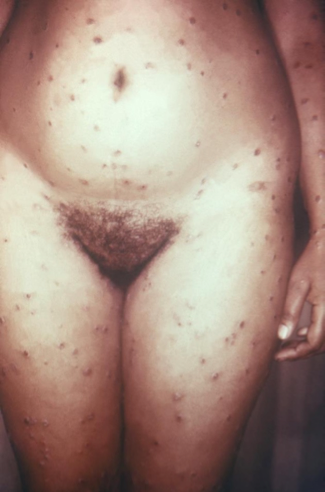
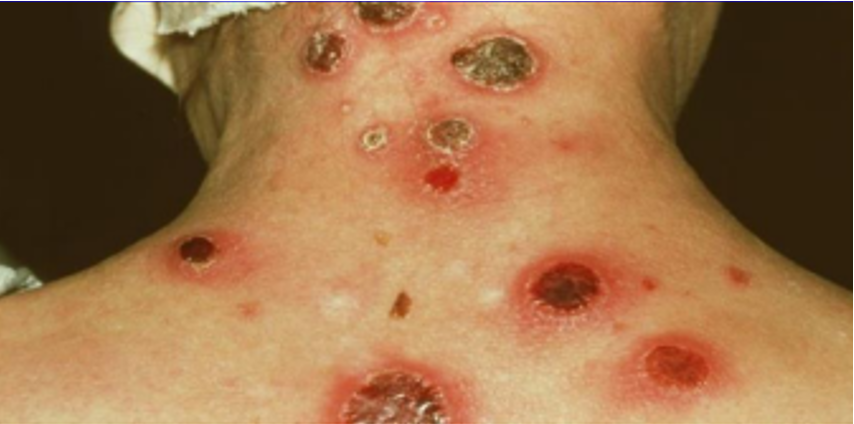
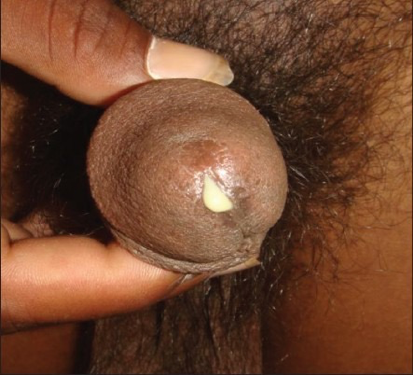
Molusco contagioso
El molusco contagioso es una infección cutánea bastante común causada por contacto con las lesiones de una persona afectada, esto puede ser por relaciones sexuales o contacto íntimo, también se trasmite a través del contacto con objetos infectados. El molusco contagioso es una infección cutánea bastante común causada por un virus. Causa bultos redondos, firmes e indoloros que varían en tamaño.
Agente causal:
Es el virus del molusco contagioso (tipos 1, 2, 3, y 4) (5), un poxvirus o virus vesicular del género Molluscipoxvirus.
El contagio suele producirse por contacto directo con las lesiones, o a través de utensilios como toallas. Su periodo de incubación habitual oscila entre 14 y 40 días.
¿Cómo se contagia?
Se transmite por contacto directo con la piel o por fómites y, en los niños, se presenta autoinoculación. En los adultos el contagio es generalmente sexual, localizándose en los genitales.
Se caracteriza por la aparición de pápulas dispersas en la piel con un tamaño menor a los 5 milímetros cupuliformes y umbilicadas en el centro.
- No son dolorosas, siempre y cuando el afectado no se rasque la zona con perseverancia.
- Puede aparecer un prurito poco intenso si se infectan.38
Tomar Crioterapia o electrocoagulación de las lesiones
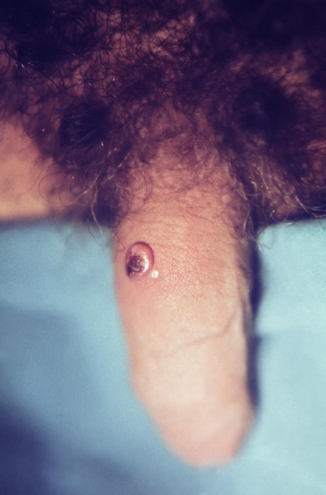
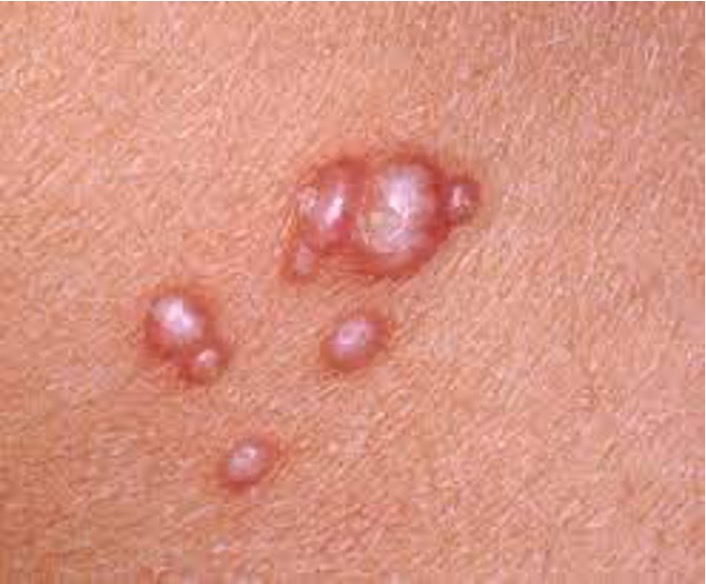
Pediculosis pubiana
La pediculosis púbica es una infestación parasitaria producida por el piojo Pthiruspubis, llamado también piojo chupador o ladilla, son parásitos específicos de cerdos, perros, ratas, gatos, ovejas, monos y muchos mamíferos más, los piojos específicos del hombre son Pediculus humanus con dos variedades, capitis y corporis, y Pthirus pubis.
Agente causal:
Phthirius Pubis
El huevo o liendre tarda una semana (media 6-9días) en incubar, y durante este tiempo se va separando de la raíz del pelo gracias al crecimiento del mismo.
¿Cómo se contagia?
El piojo del pubis o ladilla se transmite por contacto sexual y se localiza normalmente en la zona genital.
Existe un período asintomático de, por lo menos, treinta días desde la contaminación con el parásito. El síntoma principal es el prurito que es muy intenso y se debe a la picadura de los insectos. Por eso, es común encontrar lesiones por el rascado como, la piel adyacente a la picadura, especialmente cuando ocurre en los muslos, en los flancos o en el hipogastrio, puede presentar una mácula azul marrón, denominada mácula cerúlea, producida por la acción de la saliva del insecto sobre la sangre derramada en la dermis.
Ponerse Champú como Elimite o Kwel.
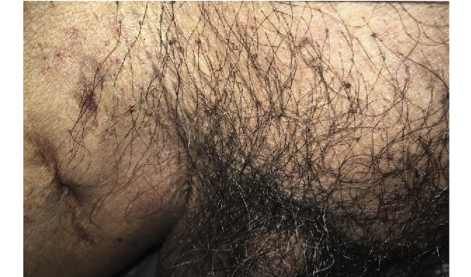
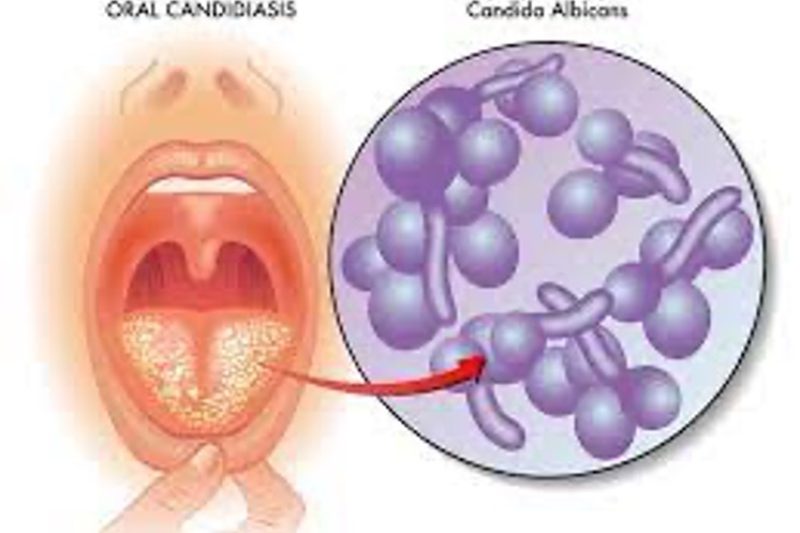
Cándida albicans
La candidiasis vaginal no se considera una enfermedad de transmisión sexual, sin embargo, del 12 al 15% de los hombres que tienen contacto sexual con una persona infectada desarrollan síntomas como prurito y erupción y en el pene.
Agente causal:
Candida Albicans
La infección primaria tiene un período de incubación de 2 a 12 días, seguido de pródromos como quemazón, dolor y eritema.
Los síntomas aparecen cuando el equilibrio entre los microorganismos que normalmente habitan en la vagina se pierde y la población de C. Albicans aumenta en relación con la de los otros microorganismos.
- Secreción vaginal varía de una secreción blanca ligeramente acuosa a un flujo blanco espeso y abundante (de aspecto similar al requesón).
- Ardor y comezón en el área genital.
- Enrojecimiento y/o inflamación de la piel de la vulva.
- Dispareunia (dolor relaciones sexuales).
- Disuria (dolor al orinar).
Tomar Miconazol y ketoconazol
Ahora que ya sabes te preguntarás sobre
La prevención de ITS tu mejor opción
Desarrollado por Drakko – Marketing Digital
Todos los derechos reservados Dra. Sandra Olimpia Gutiérrez Enríquez © 2023.
Talleres interactivos, conferencias, proyectos de mejora y de investigación, envía un correo a sgutierr01@gmail.com
https://scholar.google.es/citations?user=uAIdTSIAAAAJ&hl=es

